O câncer de testículo é uma neoplasia relativamente rara, representando cerca de 1% de todos os cânceres em homens. No entanto, é a neoplasia sólida mais comum em homens jovens, entre 15 e 35 anos. Apesar de sua baixa incidência, o impacto na qualidade de vida, fertilidade e saúde geral dos pacientes é significativo, exigindo abordagens diagnósticas e terapêuticas precisas e atualizadas.
O tumor pode ser difícil de identificar e o tipo mais comum é conhecido como tumor de células germinativas.
Neste artigo, abordaremos a anatomia testicular, a identificação do câncer de testículo, o diagnóstico dos tumores e as opções de tratamento disponíveise sua comparação com outras modalidades terapêuticas. Além disso, revisaremos os principais estudos e metanálises que sustentam o uso da cirurgia robótica no tratamento do câncer de testículo.
Boa leitura!
DESCUBRA NA LEITURA DESSE TEXTO
- O início de tudo: a anatomia testicular
- Como identificar o câncer de testículo
- Diagnóstico dos tumores testiculares
- Tratamentos disponíveis para o câncer de testículo
- Vantagens da cirurgia robótica no tratamento do câncer de testículo
- Principais evidências sobre a vantagem do uso de cirurgia robótica no tratamento do câncer de testículo
O início de tudo: a anatomia testicular
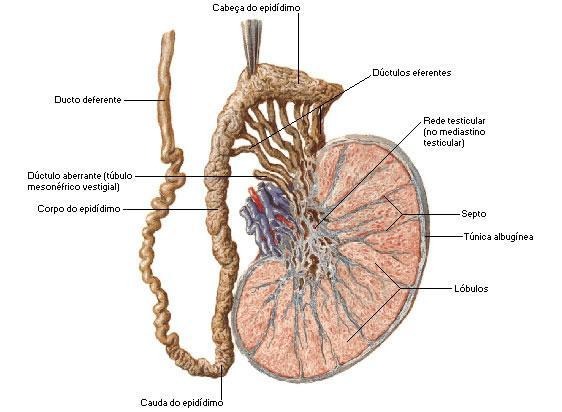
Figura 2- Netter, 2019.
O testículo é uma glândula sexual masculina localizada no escroto, responsável pela produção de espermatozoides e hormônios, principalmente a testosterona. É composto por estruturas específicas que desempenham papéis distintos:
- Túbulos Seminíferos: Local onde ocorre a espermatogênese, processo de formação dos espermatozoides.
- Células de Leydig: Localizadas no interstício, são responsáveis pela produção de testosterona.
- Túnica Albugínea: Cápsula fibrosa que reveste o testículo, fornecendo suporte estrutural.
- Epidídimo: Estrutura localizada na parte posterior do testículo, onde os espermatozoides amadurecem e são armazenados.
- Cordão Espermático: Contém vasos sanguíneos, nervos e o ducto deferente, que transporta os espermatozoides.
O testículo é vascularizado pela artéria testicular, que se origina da aorta abdominal, e drenado pelas veias testiculares, que formam o plexo pampiniforme. A drenagem linfática é feita para os linfonodos retroperitoneais, região crucial para o estadiamento e tratamento do câncer de testículo.
Como identificar o câncer de testículo
Os sintomas de câncer de testículo são bastante localizados e até podem ser confundidos com outra condição: orquiepididimite, que é uma inflamação dos testículos e dos epidídimos.
Os principais sintomas desse câncer são o inchaço ou a presença de um nódulo na região. Em alguns casos ocorre crescimento da mama e puberdade precoce. Todos esses sintomas podem ser acompanhados de dores nas regiões citadas.
O câncer de testículo geralmente se manifesta como um nódulo indolor ou aumento do volume testicular. Outros sintomas podem incluir:
- Dor ou desconforto no escroto.
- Sensação de peso ou pressão.
- Hidrocele secundária (acúmulo de líquido no escroto).
- Ginecomastia (aumento das mamas), devido à produção de hCG por alguns tumores, esse sintoma é mais raro e acontece por conta de que certos tipos de tumores de células germinativas secretam altos níveis de hormônios.
- Puberdade precoce: isso acontece porque alguns tumores de células de Leydig e de Sertoli podem produzir andrógenos (hormônios sexuais masculinos).
A maioria dos tumores testiculares são de origem germinativa, sendo classificados em:
- Seminomas: Representam cerca de 40% dos casos e são mais comuns em homens entre 30 e 40 anos. São sensíveis à radioterapia e quimioterapia.
- Não Seminomas: Incluem carcinoma embrionário, tumor do seio endodérmico, coriocarcinoma e teratoma. São usualmente mais agressivos e ocorrem em homens mais jovens.
Diagnóstico dos tumores testiculares
O diagnóstico do câncer de testículo envolve uma abordagem multidisciplinar, incluindo história clínica, exame físico, exames de imagem e marcadores tumorais.
1. História Clínica e Exame Físico
O médico deve investigar fatores de risco, como criptorquidia (testículo não descido), história familiar de câncer de testículo e infertilidade. O exame físico deve incluir palpação dos testículos para identificar nódulos ou aumento de volume.
2. Ultrassonografia Escrotal
É o exame de imagem de escolha para avaliar massas testiculares. Permite diferenciar lesões sólidas (sugestivas de neoplasia) de lesões císticas (como cistos epididimários). Com este exame podemos diferenciar um processo inflamatório de áreas suspeitas para tumor.
3. Marcadores Tumorais
A dosagem de marcadores tumorais, substâncias presentes no sangue, é essencial para o diagnóstico e estadiamento:
- Alfa-fetoproteína (AFP): Elevada somente em tumores não seminomas.
- Gonadotrofina Coriônica Humana (hCG): Pode estar elevada em seminomas e não seminomas.
- Lactato Desidrogenase (LDH): Reflete a carga tumoral e a agressividade da doença.
4. Orquiectomia Inguinal Radical
É o padrão-ouro para confirmação diagnóstica e tratamento inicial. O testículo é removido por via inguinal para evitar disseminação tumoral. Neste momento é possível a colocação de uma prótese testicular se o paciente desejar, o que pode ser importante do ponto de vista de auto-imagem para alguns pacientes.
Tratamentos disponíveis para o câncer de testículo
O tratamento inicial de câncer de testículo acontece a partir de intervenção cirúrgica. Um cirurgião normalmente realiza uma biópsia e para confirmar se será necessária a retirada parcial ou total do testículo afetado. No mesmo momento da cirurgia, em alguns casos, é chamado o médico patologista que analisa um fragmento da lesão para tomarmos a decisão de retirar ou não o testículo (chamada biópsia de congelação transoperatória).
Quando há a retirada total ou parcial de um paciente, não há significativa alteração na produção de hormônios e na fertilidade. Porém, tratamentos como quimioterapia e radioterapia são mais agressivos, podendo afetar a fertilidade.
Por isso, é recomendado realizar um processo de preservação de espermatozoides através do congelamento do sêmen. Após a cirurgia de retirada do testículo, como citado acima, o paciente pode optar por colocar uma prótese para manter o aspecto estético da região.
Além disso, quando falamos em fatores de risco do câncer de testículo, podemos citar a criptorquidia. Trata-se de uma condição em que não houve a descida de um ou dos dois testículos para a bolsa escrotal.ndivíduos com criptorquidia possuem 50 vezes mais risco de contrair câncer testicular.
Outros fatores de risco são:
- Histórico familiar deste tumor;
- História prévia em testículo contralateral;
- Infertilidade;
- Trabalhadores expostos a agrotóxicos possivelmente apresentam risco aumentado de desenvolvimento da doença segundo alguns estudos.
Em casos avançados, o tratamento pode ser feito por radioterapia, quimioterapia ou cirurgias no abdômen, visando evitar a metástase.
A linfadenectomia retroperitoneal (LFR) é a cirurgia indicada em alguns casos para prevenção de metástases no abdômen, ou em casos de metástases que não regrediram após quimioterapia. Esta cirurgia pode ser realizada de forma aberta, laparoscópica ou robótica.
É importante ressaltar que mesmo em casos avançados, as chances de cura são altas, acima de 90%, mesmo em pacientes com metástases retroperitoneais (no abdômen) ou pulmonares. O importante é que o diagnóstico e tratamento sejam implementados o mais rápido possível, já que muitos tumores progridem rapidamente.
Em síntese, o câncer de testículo requer atenção e cuidados específicos. Identificar os sintomas e sinais precocemente são passos fundamentais para aumentar as chances de sucesso no tratamento.
Vantagens da cirurgia robótica no tratamento do câncer de testículo
Figura 4- Freepik, 2025.
A cirurgia robótica tem revolucionado o tratamento do câncer de testículo, na linfadenectomia retroperitoneal (LFR). A plataforma robótica oferece vantagens significativas em comparação com técnicas tradicionais:
Vantagens da Cirurgia Robótica
- Precisão Cirúrgica: Instrumentos robóticos permitem movimentos precisos e delicados, reduzindo o risco de danos a estruturas adjacentes.
- Visão Tridimensional Ampliada: Proporciona uma visão detalhada do campo cirúrgico.
- Menor Invasividade: Incisões menores resultam em menor dor pós-operatória e recuperação mais rápida.
- Redução de Complicações: Menor risco de sangramento e infecção.
Comparação com Outras Modalidades Terapêuticas
1. Cirurgia Aberta
- Vantagens: possui resultados oncológicos bem estabelecidos.
- Desvantagens: Maior morbidade, incluindo dor pós-operatória, risco de infecção e tempo de recuperação prolongado.
2. Laparoscopia
- Vantagens: Menor invasividade em comparação com a cirurgia aberta.
- Desvantagens: Curva de aprendizado íngreme e limitações técnicas, como menor destreza instrumental.
3. Cirurgia Robótica
- Vantagens: Combina a precisão da cirurgia aberta com a menor invasividade da laparoscopia. Estudos mostram menor perda sanguínea, menor tempo de internação e menor dor pós-operatória.
- Desvantagens: Custo elevado e necessidade de treinamento especializado.
Principais evidências sobre a vantagem do uso de cirurgia robótica no tratamento do câncer de testículo
A cirurgia robótica tem ganhado destaque no tratamento do câncer de testículo, especialmente na realização da linfadenectomia retroperitoneal (LFR), que é um procedimento complexo e desafiador. Vários estudos e metanálises compararam a cirurgia robótica com outras modalidades, como a cirurgia aberta e a laparoscopia, destacando suas vantagens em termos de segurança, eficácia e recuperação do paciente.
A cirurgia robótica, particularmente a dissecção robótica de linfonodos retroperitoneais (R-RPLND), tem sido cada vez mais explorada como uma opção de tratamento para câncer testicular, oferecendo vantagens potenciais sobre as abordagens tradicionais abertas ou laparoscópicas. Vários estudos avaliaram sua eficácia e segurança.
Estudos
Estudo de Yuan et al. (2023): conduziram uma revisão sistemática e meta-análise comparando RPLND robótica (R-RPLND) com abordagens não robóticas, incluindo RPLND aberta e laparoscópica. O estudo descobriu que R-RPLND foi associada a menor perda sanguínea intraoperatória, taxas de transfusão reduzidas, menos complicações pós-operatórias e estadias hospitalares mais curtas, mantendo resultados oncológicos comparáveis, como rendimento de linfonodos e taxas de recorrência.[1]
Estudo de Ge et al. (2023): também realizaram uma revisão sistemática e meta-análise, que apoiou as descobertas de que R-RPLND oferece vantagens em termos de estadias hospitalares mais curtas, menos perda sanguínea estimada e menores taxas gerais de complicações em comparação com RPLND aberta.[2]
Estudo de Garg et al. (2023): revisaram os resultados perioperatórios da R-RPLND e descobriram que ela estava associada a menores taxas de transfusão e complicações em comparação à RPLND aberta. No entanto, eles notaram uma taxa de conversão significativa para cirurgia aberta em cenários pós-quimioterapia, indicando a necessidade de seleção cuidadosa do paciente.[3]
Estudo de Pearce et al. (2017): avaliaram a segurança e a eficácia oncológica precoce da R-RPLND primária em uma série multicêntrica. Eles relataram morbidade aceitável e resultados oncológicos precoces, sugerindo que a R-RPLND poderia ser uma opção viável para pacientes selecionados com tumores de células germinativas não seminomatosos de estágio baixo.[4]
Estudo de Stepanian et al. (2016): descreveram a evolução das técnicas de RPLND laparoscópica assistida por robótica, enfatizando melhor visualização e destreza em relação à laparoscopia convencional. Suas descobertas indicaram morbidade reduzida e rendimento nodal comparável às técnicas abertas, apoiando a viabilidade e a segurança das abordagens robóticas.[5]
Esses estudos sugerem coletivamente que a cirurgia robótica para câncer testicular, particularmente R-RPLND, oferece várias vantagens perioperatórias, mantendo a eficácia oncológica.
Conclusão
Os estudos acima destacam que a cirurgia robótica é uma opção viável e segura para o tratamento do câncer de testículo, quando o paciente necessita a realização da linfadenectomia retroperitoneal. As principais vantagens incluem menor morbidade, recuperação mais rápida, preservação da função sexual e resultados oncológicos comparáveis às técnicas tradicionais.
Embora a cirurgia aberta ainda continue a preponderar no dia a dia, a cirurgia robótica representa uma evolução significativa, com evidências que apoiam sua adoção em cenários selecionados. Médicos devem considerar as características do paciente, a experiência da equipe cirúrgica e os recursos disponíveis ao optar pela melhor abordagem terapêutica.
Referências
- Ge S, Zeng Z, Li Y, et al. (2023). “The Role of Robotic Retroperitoneal Lymph Node Dissection in Testicular Cancer: A Systematic Review and Meta-Analysis.” International Journal of Surgery (London, England). 2023;109(9):2808-2818. doi:10.1097/JS9.0000000000000520.
- Garg H, Mansour AM, Psutka SP, et al. (2023). “Robot-Assisted Retroperitoneal Lymph Node Dissection: A Systematic Review of Perioperative Outcomes.” BJU International. 2023;132(1):9-30. doi:10.1111/bju.15986.
- Pearce SM, Golan S, Gorin MA, et al. (2017). “Safety and Early Oncologic Effectiveness of Primary Robotic Retroperitoneal Lymph Node Dissection for Nonseminomatous Germ Cell Testicular Cancer.” European Urology. 2017;71(3):476-482. doi:10.1016/j.eururo.2016.05.017.
- Stepanian S, Patel M, Porter J. (2016). “Robot-Assisted Laparoscopic Retroperitoneal Lymph Node Dissection for Testicular Cancer: Evolution of the Technique.” European Urology. 2016;70(4):661-667. doi:10.1016/j.eururo.2016.03.031.
- Yuan Y, Zhang D, Ning Y, et al. (2023). “Clinical Efficacy and Safety of Robotic Retroperitoneal Lymph Node Dissection for Testicular Cancer: A Systematic Review and Meta-Analysis..” Frontiers in Oncology. 2023;13:1257528. doi:10.3389/fonc.2023.1257528.